极目新闻记者 廖仕祺
通讯员 周珊
颅内动脉瘤常被称为脑内“不定时炸弹”,在普通人群中的发病率约为5%至7%,患者每年发生动脉瘤破裂的概率约为2%至3%,一旦发生初次动脉瘤破裂出血,其致死率可高达40%,倘若发生第二次,死亡和重度残疾率更会倍增。既要尽早干预、积极治疗,又需兼顾闭塞效果、控制围手术期并发症还要降低远期复发率等多重需求,神经介入领域的创新疗法——血流导向密网支架置入技术便应运而生,35岁的复杂动脉瘤患者许女士便是受益者之一。
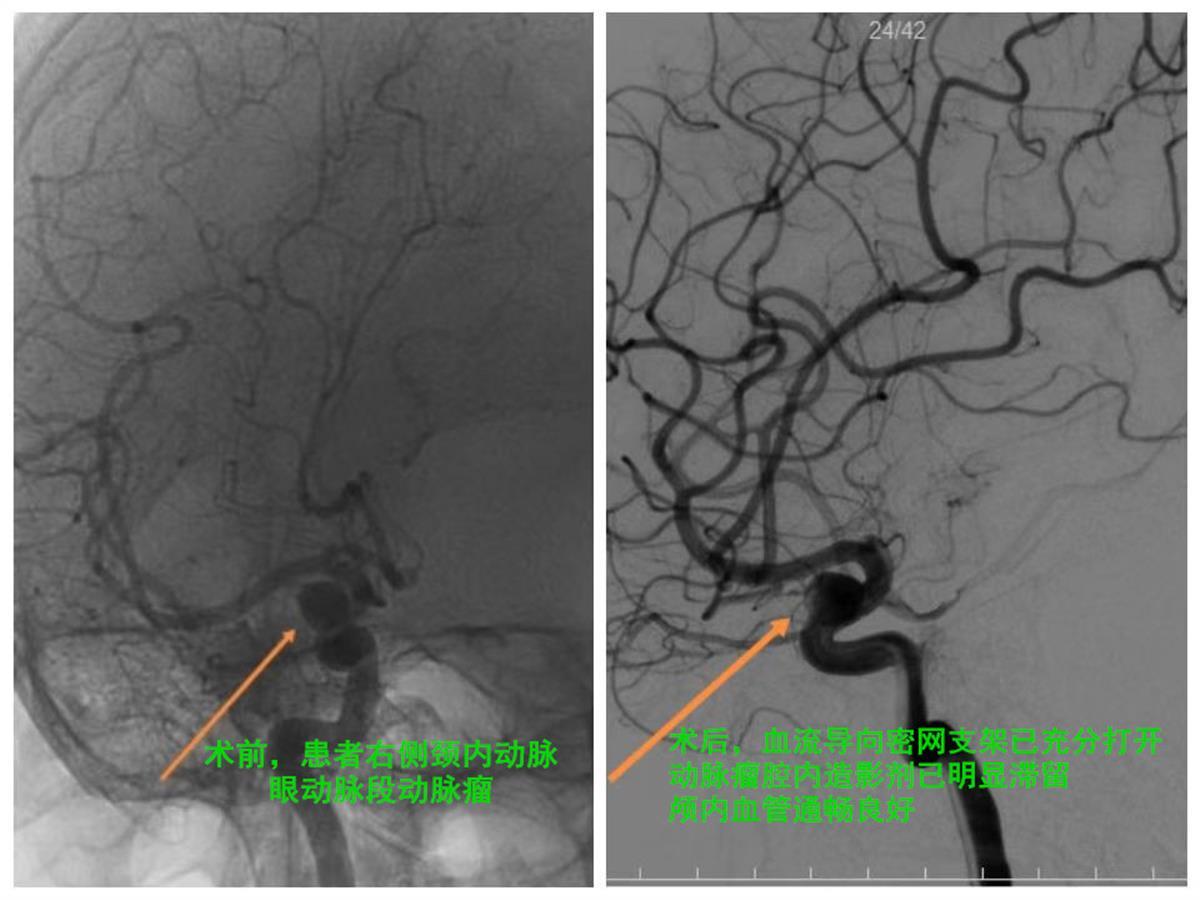
近三天来,35岁的许女士茶不思饭不想,晚上也睡不好,只因扰人的头痛反复发作,看到年轻的她被疼痛折磨得脸色蜡黄,一家人十分担心,经熟人介绍,慕名来到武汉脑科医院·长江航运总医院就诊。经完善体检及影像检查,她被确诊为右侧颈内动脉—眼动脉段动脉瘤。接诊的神经介入专家肖国民副主任医师表示,患者的动脉瘤形态不规则,顶端凸起,瘤颈宽达6.1毫米,这种绝对宽颈动脉瘤如果不积极治疗,随着动脉瘤腔内血流动力学的异常,恐有血栓形成,一旦脱落会造成缺血性脑卒中,更危险的是万一瘤体破裂导致蛛网膜下腔出血随时会有生命危险。他指出,也正是由于瘤体的张力持续存在,许女士的头痛一直得不到缓解。
 术前术后对比图
术前术后对比图
考虑患者年纪较轻且动脉瘤位置形态特殊,肖国民立即组织神经介入团队反复讨论研究,制定了血流导向密网支架置入手术方案。这一处理方式颠覆了既往采用弹簧圈填塞动脉瘤瘤体的传统介入手术治疗理念,将以往的颅内动脉瘤血管内治疗由单纯“填坑”转变成了在载瘤动脉“重新铺路”,肖国民介绍,密网支架致密的网孔可减少动脉瘤内部血流,提供支撑力使得动脉瘤颈部内皮化,永久阻隔血流,从而极大降低复发的可能。经过与患者及家属充分沟通,手术方案得到了患者和家属的一致认可和积极支持。
经过周密的术前准备,肖国民带领神经介入团队在不到一小时的精心操作下,便顺利完成了手术。术后即刻复查造影显示血流导向密网支架已充分打开,各段均贴壁良好,动脉瘤腔内造影剂已明显滞留,颅内血管通畅良好。次日徐女士即可下床活动,头痛明显缓解,超前解决了颅内隐忧。
密网支架技术是在动脉瘤的载瘤动脉内跨过动脉瘤颈释放密网支架,重建血管的技术革新。它通过血流导向从而达到彻底、持久的动脉瘤栓塞效果,同时修复载瘤动脉结构的完整性。肖国民表示,对于巨大脑动脉瘤、夹层动脉瘤、微小动脉瘤、血泡样动脉瘤及宽颈动脉瘤等比较复杂、难治性的动脉瘤治疗,它不失为一种更安全、积极的选择方式。
(图片由长江航运总医院提供)